W czasie diagnostyki trudnych przypadków powinniśmy wykonać rozpoznanie różnicowe.
Lekarz zanim zacznie terapię musi opowiedzieć sobie na dwa zasadnicze pytania:
1) jaką jednostkę chorobową rozpoznaje a następnie
2) jaką metodę leczenia tej choroby wybiera.
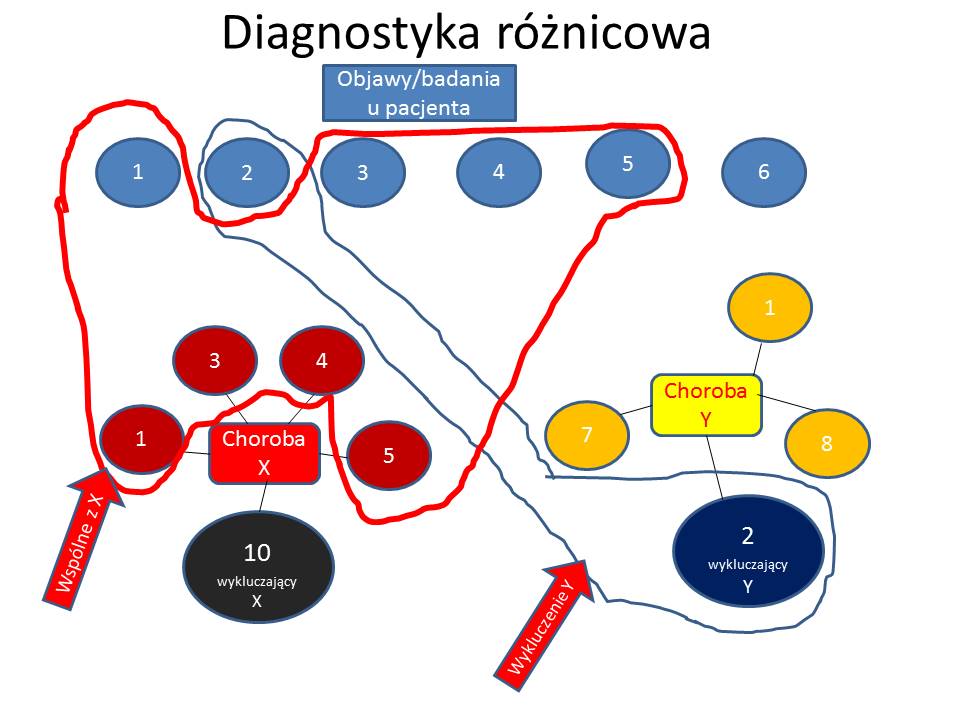
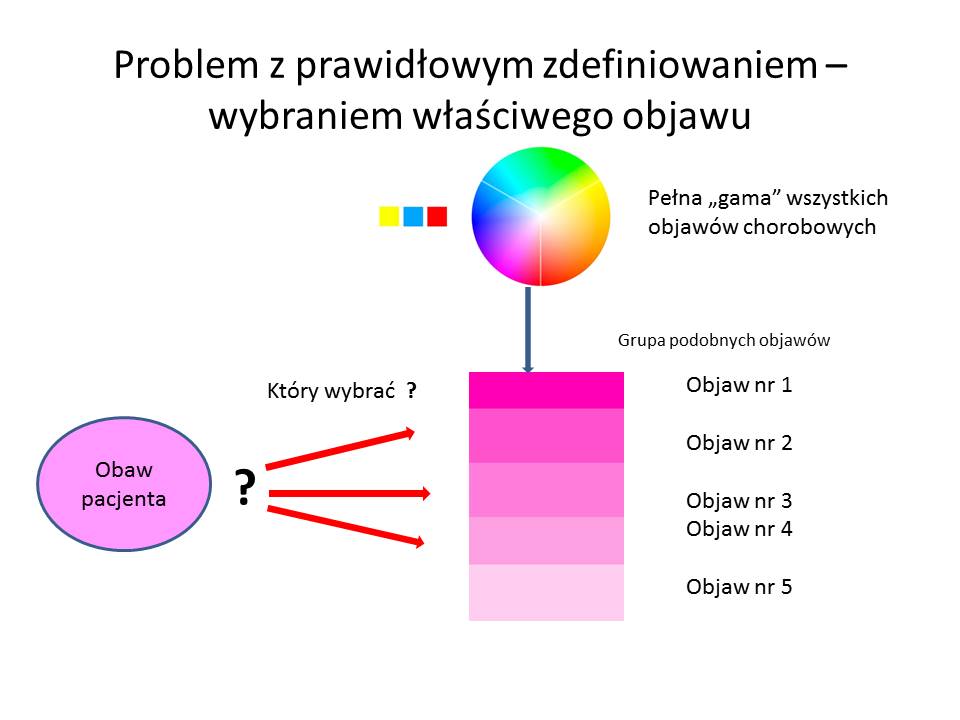
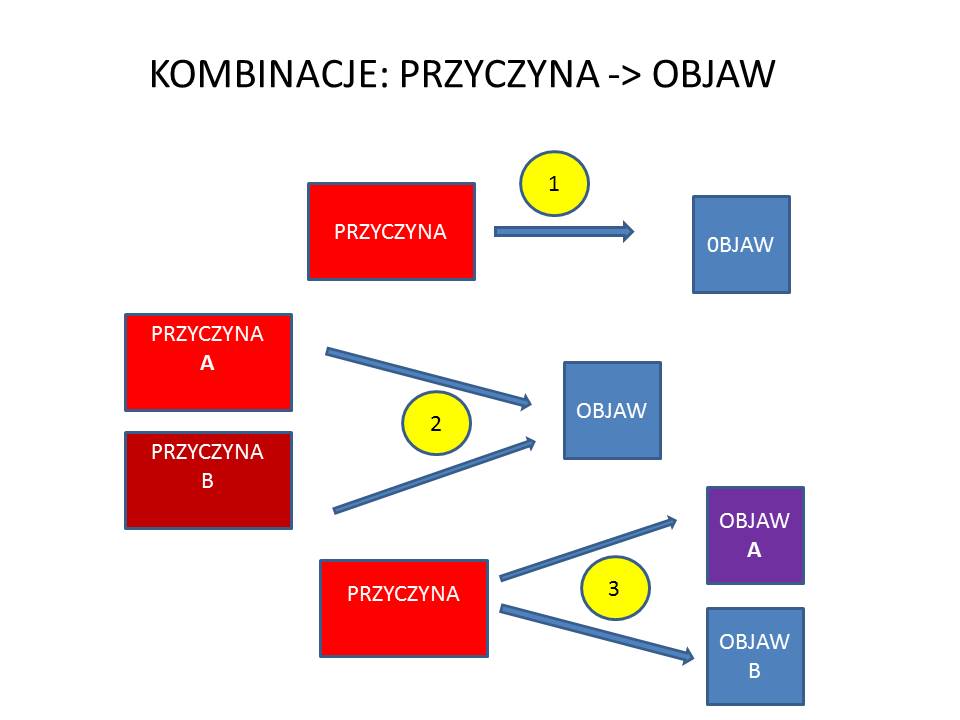
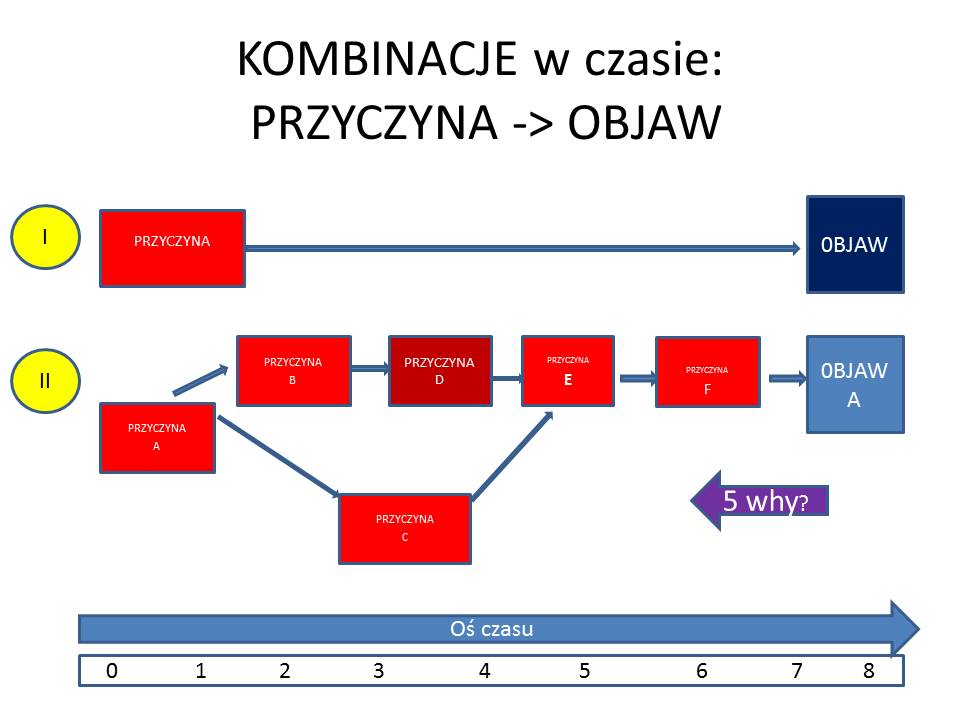
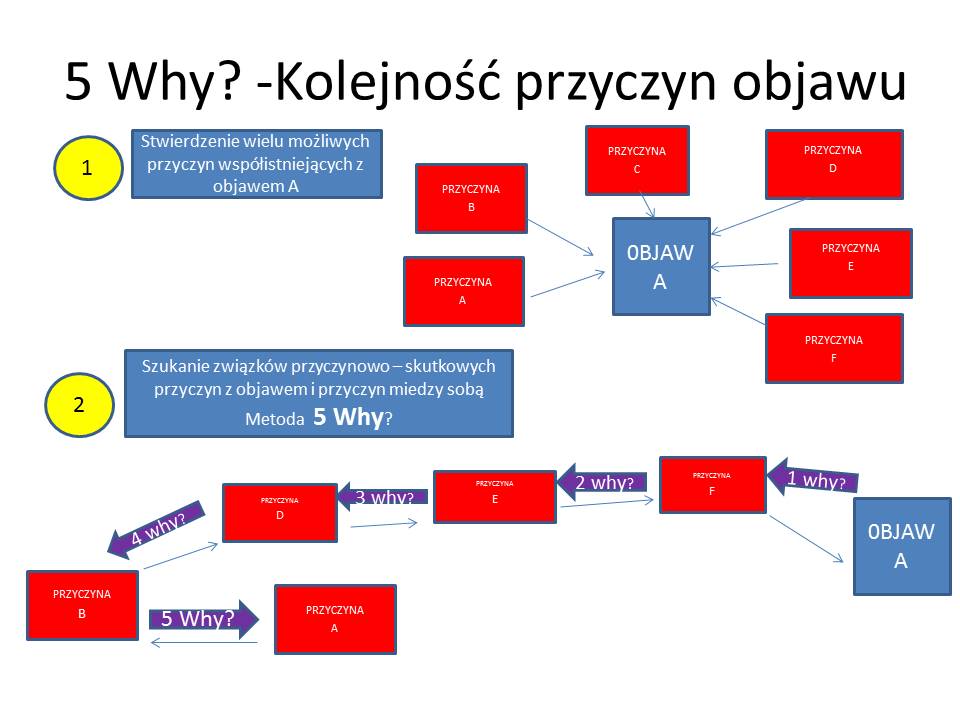
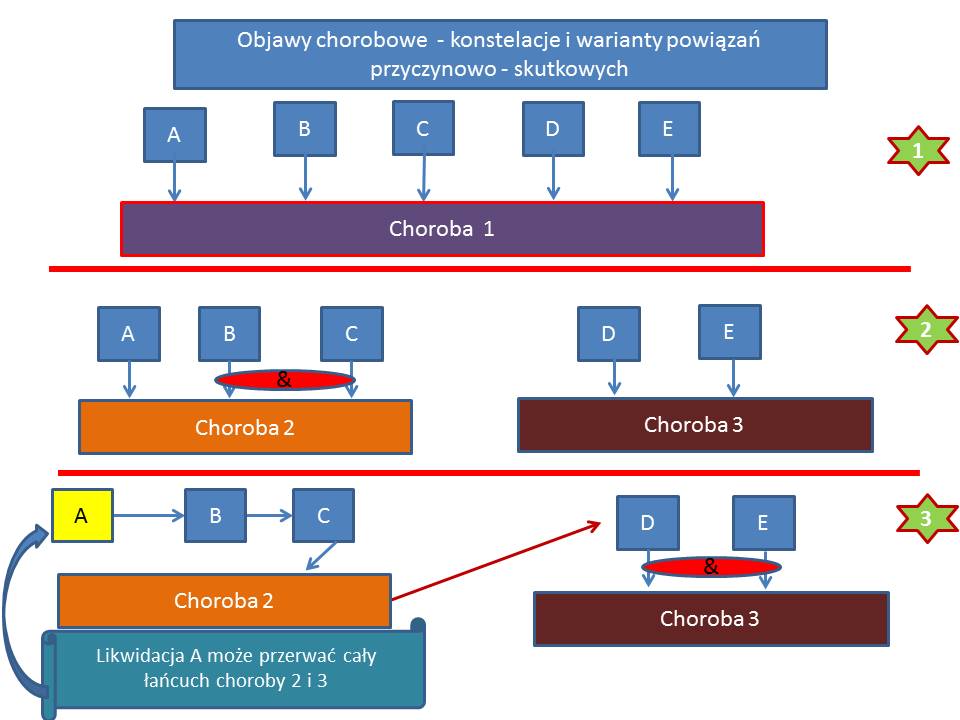
Mamy tutaj do czynienia z procesem decyzyjnym, który może być oparty na wcześniej opracowanych dla standardowych sytuacji algorytmach różnicowania oraz terapeutycznych. Ułatwiają one i standaryzują diagnostykę i leczenie. W sytuacjach nietypowych, złożonych, czyli np. w trudnych diagnostycznie lub terapeutycznie – lekarz odwołuje się do swojej wiedzy medycznej oraz do swojego doświadczenia. Powstaje sytuacja subiektywnego postępowania lekarza. W takich samych warunkach dwóch lekarzy może postawić odmienne rozpoznanie lub włączyć różne leczenie. Mając ten zestaw informacji dochodzą do odmiennych wniosków, ponieważ mogą mieć odmienne kryteria oceny wagi pewnych objawów. Jednym objawom ( w skali od 1 do 10) dają np. 10 punktów, a innym 1. Poza tym nie wystarczy ocenić tylko „siłę” danego objawu, ale także jego „moc” w konstelacji z innymi objawami . Trzeba im nadać priorytety względem siebie – ponieważ jedne objawy mogą być niezbędnymi kryteriami rozpoznania danej jednostki (zarówno ich obecność lub brak jakieś objawu, czy odchylenia w badaniach dodatkowych) a inne nie są tak istotne. Pacjent może mieć nawet 100 różnych objawów, odchylenia w wielu badaniach dodatkowych, które więc są istotne dla rozpoznania. Ponadto istotne jest to, że istnieją objawy (badania), które powodują wykluczenie danej jednostki . Czyli istotne jest czy pacjent ma dane objawy z kryteriów rozpoznawczych oraz czy nie ma dodatkowo innych objawów, które tę jednostkę wykluczają.
Dla zobrazowania problemu można się posłużyć przykładem – jeżeli mamy dwa takie same pełne wiadra z różną zawartością, to nie oznacza, że ta objętość ma taki sam ciężar (różny ciężar właściwy), lub taką samą cenę za ich zawartość (różna cena za 1 kg danej substancji). Czyli np. jedno wiaro złota ma inna wartość niż jedno wiadro wody.

W praktyce klinicznej w celu zobiektywizowania postawionego rozpoznania wykorzystujemy także pojęcia takie jak :
a) Kryteria diagnostyczne : *) duże **) małe ***) patologiczne – ocenione jako całość pozwalają na postawienie rozpoznania (np. Rozpoznanie infekcyjnego zapalenia wsierdzia wg zmodyfikowanych kryteriów Uniwersytetu Duke’a („Postępowanie w infekcyjnym zapaleniu wsierdzia -Medycyna Praktyczna nr 12 z 2015 r.,str. 24) określa pewne rozpoznanie, gdy 2 kryteria duże lub 1 kryterium duże i 3 kryteria małe, lub 5 kryteriów małych) – czyli rangowanie kryteriów i ocena ich łącznie
b) Można stosować skale punktowe dla objawów klinicznych, laboratoryjnych, obrazowych ( i inne) – suma punktów decyduje o pewnym postawieniu rozpoznania – np. w rozpaznawaniu dny moczanowej – „Jak rozpoznać dnę moczanową” – G.Goncerz, A Trocka-Kaczmarek. Medycyna Praktyczna nr 12 z 2015 r.,str. 82 – Kryteria klasyfikacyjne dny moczanowej wg American College of Rheumatology i European League Against Rheumatism. Maksymalny wynik 23 pkt. Do rozpoznania dny moczanowej wystarczy 8 punktów.
Sposobem na zmniejszenie popełnienia błędu może okazać się konsylium kilku lekarzy. Nadal pojawiać się mogą rozbieżne opinie i którą wówczas wybrać i jak to umotywować? Kto ma rację, która metoda leczenia jest bezpieczniejsza? Jak obronić taką decyzje w czasie procesu sądowego ? Jakich argumentów użyć? Jak dowieść rzetelności postępowania?
Być może pomocnym narzędziem w obiektywizowaniu decyzji jest tzw. ŚREDNIA WAŻONA.
Co to jest średnia ważona?
Średnia ważona jest to wg Wikipedi (https://pl.wikipedia.org/wiki/średnia_ważona ) -„średnia elementów, którym przypisywane są różne wagi (znaczenia) w ten sposób, że elementy o większej wadze mają większy wpływ na średnią. Jeżeli wszystkie wagi są takie same (wszystkie elementy tak samo znaczące), wówczas średnia ważona równa jest danej średniej. W różnych zastosowaniach średnia może być liczona w różny sposób (np. średnia arytmetyczna, geometryczna itd.) dlatego też konkretny wzór na średnią ważoną zależy od rodzaju średniej.
Niech zbiór danych
ma nieujemne wagi, z których przynajmniej jedna jest różna od zera, odpowiednio
Wówczas średnia ważona arytmetyczna jest wyrażona wzorem
czyli
”

ŚREDNIA WAŻONA – Jak ją wykorzystać w medycynie – tj. w diagnostyce różnicowej i terapii?
Baza jednostek chorobowych nadająca rangę objawom typowym dla danej choroby może mieć także zastosowanie do tworzenia programów komputerowych pomagających wybrać najbardziej prawdopodobną z różnicowanych chorób.
-
W diagnostyce różnicowej
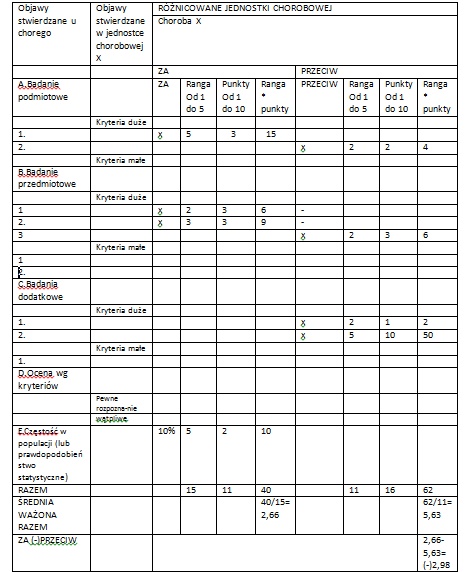
Czyli w obrębie jednej jednostki chorobowej za pomocą średniej ważonej możemy ocenić, czy jest więcej argumentów ZA czy PRZECIW rozpoznaniu TEJ jednostki. (w tym przykładzie więcej PRZECIW niż ZA = (-) 2,98 z różnic średnich ważonych.
Porównując te średnie (Najlepiej w EXELU) z INNYMI CHOROBAMI, można spróbować wytypować najbardziej prawdopodobną chorobę u danego pacjenta.

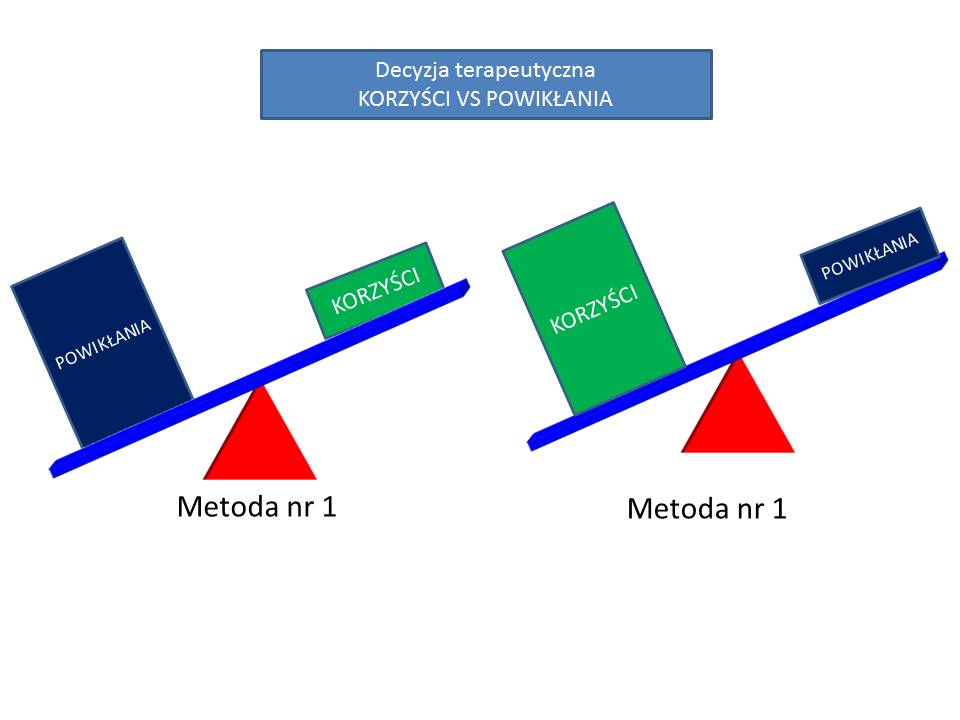
2.W DECYZJI TERAPEUTYCZNEJ
Należy rozważyć, która z metod przyniesie więcej korzyści niż powikłań dla pacjenta.
KORZYŚCI vs POWIKŁANIA.
Ponadto jaką STRATEGIĘ leczenia wybrać w danej sytuacji klinicznej.
Trzeba opowiedzieć sobie na pytania:
-
Ryzyko vs korzyści
*)Ryzyko:
1 . Jakie jest największe ryzyko?
2. Czy jest akceptowalne?
3. Jakie jest prawdopodobieństwo, że się pojawi)
** Korzyści (zysk)
1. Jaka jest najmniejsza możliwa korzyść – a jaki największa („marchewka”)?
2. Jakie są szanse, że się uda?
3. Czy korzyść (nagroda) jest na tyle imponująca, by nie oglądać się na ryzyko?
2. Możliwa strategia
*) Siła działania
1. agresywna (wszystko albo nic – szczególnie w bardzo dużym zagrożeniu życia)
2. strategia zachowawcza – mały zysk, ale ryzyko też niewielkie (w chorobach przewlekłych.
**) Leczenie zachowawcze vs zabiegowe – które wybrać?
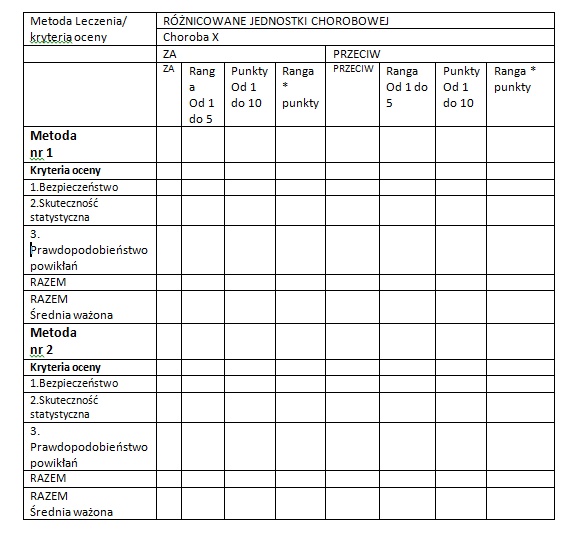 lub
lub