Pan prof. dr Jürgen Schäfer nazywany “niemieckim doktorem House” zajmuje się chorobami rzadkimi i niezdiagnozowanymi w ZusE w Marburgu. Informowałem o tym we wpisie z 4.04.2019 Niemiecki i amerykański „Dr House”.
Teraz chciałbym przeanalizować tajniki warsztatu jego zespołu diagnostycznego przydatnymi dla innych lekarzy zajmujących się trudnymi przypadkami diagnostycznymi.
W tej analizie posłużę się jego książką z 2015 r – autor prof. dr Jürgen Schäfer “Medyczne śledztwa. Rozpoznanie schorzeń trudnych do zdiagnozowania.” Wydana z w 2017 przez „Vital. Gwarancja Zdrowia„ oraz wykładem What to learn from rare diseases | Jürgen Schäfer | TEDxRWTHAachen
Współczesny proces diagnostyczny ma duże wsparcie systemów informatycznych. W chwili obecnej już nie autorytet profesora, a umiejętność zebrania danych od pacjenta (badanie podmiotowe i przedmiotowe) oraz przeszukiwania baz danych wiedzy medycznej oraz wsparcie programów ekspertowych, wyszukiwanie obrazem itp. ma większe znaczenia niż dawna hierarchia medyczna. Młody lekarz, także w jednoosobowej (poza szpitalem) praktyce jest w stanie ustalić plan diagnostyczny nawet najtrudniejszych przypadków. Dopiera diagnostyka wymaga wsparcia specjalistycznych laboratoriów i szpitali. Do młodych lekarzy: “I ty możesz być Doktorem House!” 🙂 (ale im więcej będziesz miał doświadczenia -przyjdzie Ci to łatwiej)
Proces diagnostyczny w ZusE w Marburgu
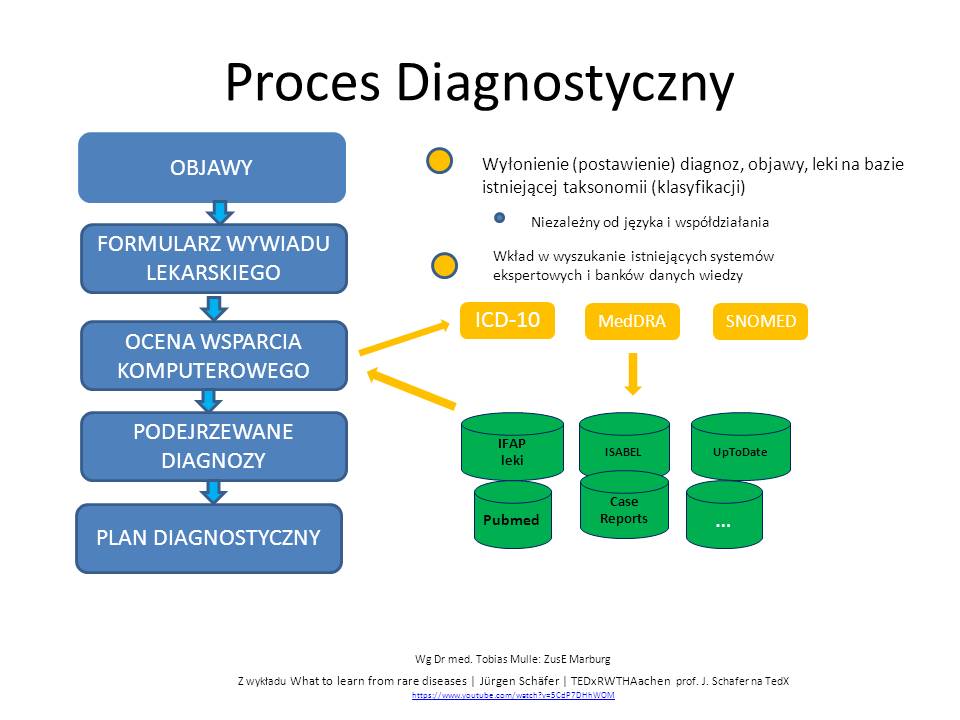
Prześledźmy narzędzia opisane przez Pana profesora:badanie przedmiotowe, formularze w pytaniami dla pacjenta (na slajdzie pokazano formularz pytań dla pacjenta 14min 14 sek nagrania -Fragebogen oraz cały system zbierania danych – graficzne prezentacje lokalizacji bólu, skale medyczne, w tym niewydolności krążenia, duszności, skale bólu itp. -fragenbogeinventar-14 min 49 sek wykładu ), komputerowe bazy danych (sytemy expertowe – Isabel Healtcare, PubMed, IFAP medicamente, UpToDate, Case raports,(inneJournal of Medical Case Reports, BMJ Case Reports, Clinical Case Reports ) MedDRA, SNOMED, wykorzystuje numerację ICD-10 , Google Scholar
Jednym z elementów przykuwających wzrok na rycinie procesu diagnostycznego są klasyfikacje medyczne.Jakie mogą mieć praktyczne znaczenie w rozpoznawaniu chorób, w tym chorób rzadkich. Po pierwsze mamy ułatwione zadanie w pomysłach na nazwy możliwych jednostek chorobowych (nomenklatura w języku angielskim pozwala jednoznacznie informować lekarzy z innych krajów o jakiej chorobie mówimy), do ICD-10 są często przyporządkowana kryteria rozpoznania danej jednostki chorobowej, w tym badania, jakie należy wykonać dla jej potwierdzenia). Można wykorzystać ICD-10 jako kryterium statystyczne do ustalenie częstości występowania choroby w populacji. Nawet Wikipedia od razu podaje ICD-10 przy opisach chorób (tutaj mamy możliwość tłumaczenia tekstu na wiele języków -sam z tego korzystam- np. na polskiej stronie jest za mało treści – przełączam na wersję angielską). Podobnie wystarczy wpisać w przeglądarkę Google np. J.00 ICD-10 – mamy wiele linków do zakodowanej tam choroby.
MedDRA– Medical Dictionary for Regulatory Activities ( rich and highly specific standardised medical terminology to facilitate sharing of regulatory information internationally for medical products used by humans )( międzynarodowy słownik terminologii medycznej używany przez właściwe organy państw członkowskich ICH ( Międzynarodowa Konferencja Harmonizacji Wymagań Technicznych dla Rejestracji Produktów Farmaceutycznych dla Użytku Ludzkiego) w zakresie postępowań związanych z produktami leczniczymi”.) – wielojęzyczny, doprecyzowuje nazewnictwo w różnych językach – nie ma polskiego, płatny). Niemcom może to ułatwić szybkie i precyzyjne tłumaczenie zwrotów medycznych na język angielski, w którym jest większość baz danych piśmiennictwa medycznego – czyli w ich przeszukiwaniu. Więcej o MedDRA na blogu “Tłumczenia tłumacza”. Koszt dostępu około 200 $ rocznie. (” MedDRA zapewnia globalną standaryzację terminologii przez agencje regulacyjne – FDA, EMA i PMDA (Japonia) – firm farmaceutycznych i lekarzy. I tłumaczy.”)
My możemy skorzystać ze słownika Reverso Context, . Diki, ling, czy słowników papierowy (Edgard 120tys. haseł)
Na stronie CSIOZ (Centrum Systemów Informacyjnych Ochrony Zdrowia) przedstawiono praktyczne porównanie klasyfikacji ICD-10 oraz SNOMED.
“Porównanie SNOMED z ICD
- SNOMED CT jest systemem terminologii klinicznej przeznaczonym do opisywania danych pacjenta dla celów klinicznych;
- Międzynarodowa Klasyfikacja Chorób (ICD) jest systemem klasyfikacji statystycznych do przypisania kodów dotyczących rozpoznań i procedur w celu wytworzenia zakodowanych danych do analizy statystycznej, epidemiologii, zwrotu kosztów
i alokacji zasobów; - oba systemy wykorzystują standardowe definicje i tworzą wspólny język używany
w ramach EDM; - SNOMED CT umożliwia wprowadzanie informacji do EDM w trakcie opieki nad pacjentem, a ICD ułatwia wyszukiwanie informacji dla innych celów (wtórnych);
- SNOMED CT jest utrzymywany i dystrybuowany przez IHTSDO, międzynarodową organizację non-profit, z siedzibą w Kopenhadze. Zastosowanie SNOMED CT w systemach OZ wymaga licencji.”
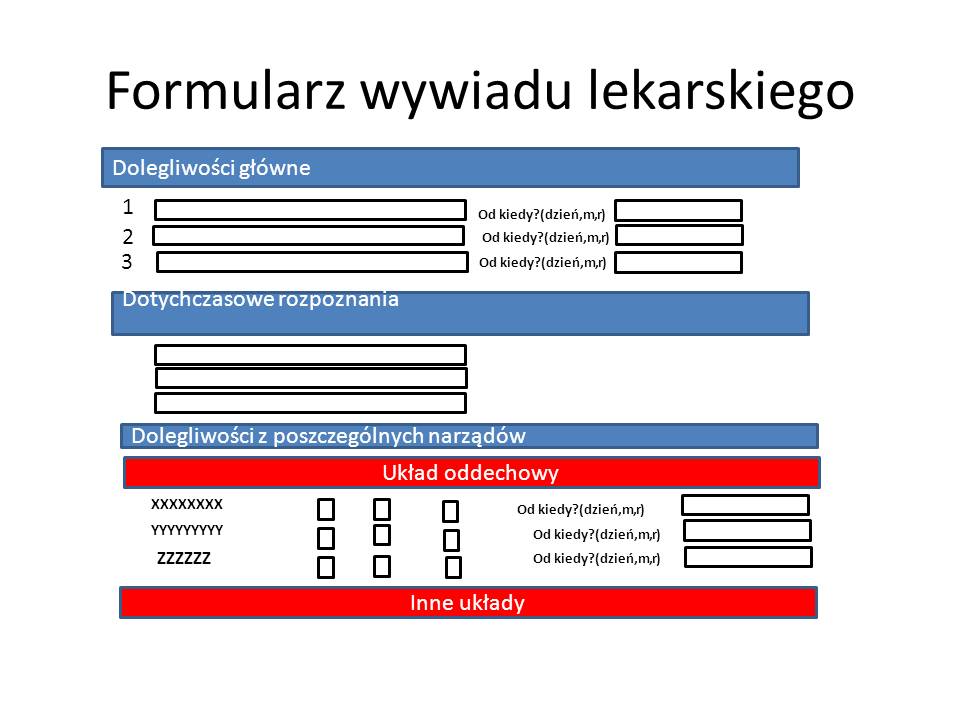
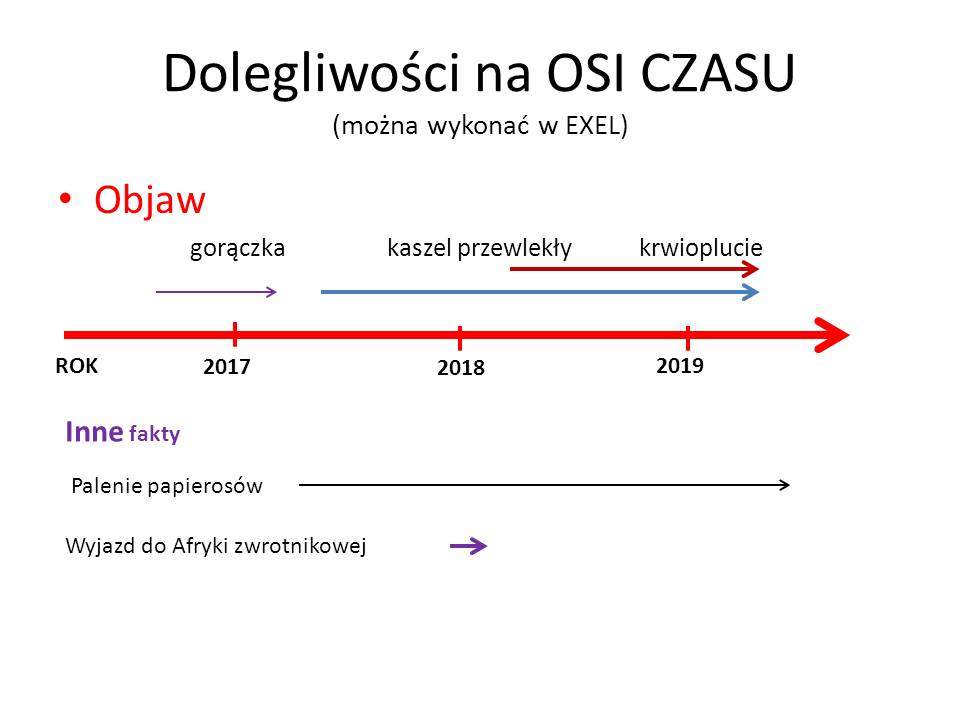
W formularzach z pytaniami podoba mi się, że standardowy podział na dolegliwości i dolegliwości z poszczególnych narządów (96 stron formularza – dużo!) bardzo ładnie zaplanowane graficznie rubryki od kiedy (dzień, miesiąc, rok) dana dolegliwość się pojawiła. Dostosowane są one do wprowadzenia do komputerowej dokumentacji pacjenta. Dla mnie jest to przydatna informacja, ponieważ moi pacjenci nie zawsze potrafią samodzielnie stworzyć OŚ CZASU, na której umieszczaliby pojawienie się swoich objawów. Dla procesu diagnostycznego może to być bardzo istotna informacja o procesie przyczynowo skutkowym danej choroby. (“Co było pierwsze jako, czy kura? :))
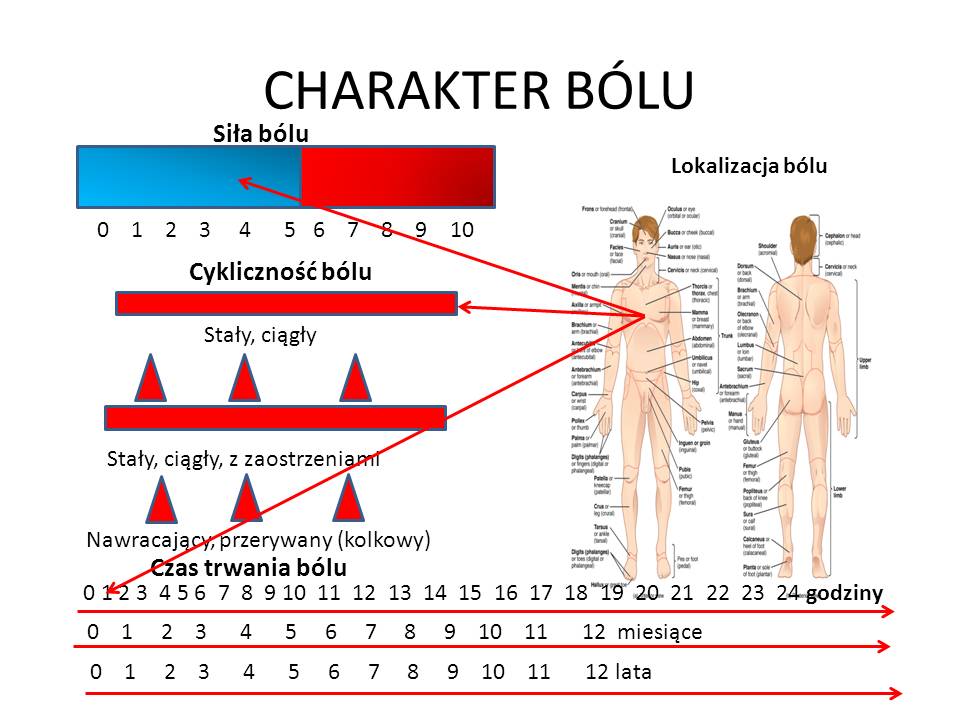
Zaznaczenie na rycinach miejsca dolegliwości (np. bólu, parestezji, pozwala jednoznacznie określić lekarzowi, w którym miejscu pacjent ma objawy ( czy np. “ból za mostkiem” oznacza dla niego ból w klatce piersiowej, czy pod mostkiem stomatologicznym). W mojej praktyce czasami sprecyzowanie przez pacjenta, gdzie znajduje się dokładne miejsce bólu zajmuje mu kilkanaście minut.
W książce “Medyczne śledztwa” Pan profesor pokazuje, czym się zajmuje zespół ZusE z Marburga – czyli chorobami rzadkimi i niezdiagnozowanymi. Nie są to tylko schorzenia genetyczne (z niemi kojarzy się nazwa choroby rzadkie) jak zespół Friedmana-Goodmana, ale także toksykologiczne (zatrucie ołowiem z nieznanego źródła), zatrucie kobaltem (powikłanie medyczne), zaburzenia endokrynologiczne i metaboliczne (porfirie), ale także niby proste do wykrycia jak zropiały korzeń zęba, bezdech senny czy nerka wędrująca.
Jednocześnie Profesor ma świadomość, że nie jest najlepszym i nieomylnym lekarzem, który rozpozna wszystkie trudne przypadki- bo to na razie nie jest niemożliwe. Mimo nowoczesnej bazy diagnostyczne szpitala klinicznego w Marburgu, testów genetycznych, spekrtometrów mas do badań toksykologicznych i oraz testów bakteriologiczno – pasożytniczych nie jest się w stanie postawić wszystkim rozpoznanie. Cytując Profesora”Nasz zespół z Marburga składa się z nikogo innego jak tylko z zupełnie normalnych lekarzy. Nie jesteśmy lepsi od innych, nie rozwiązujemy też wszystkich przypadków. Natomiast gwarantujemy, iż w rozwiązanie poszczególnych problemów wkładamy dużo wysiłku i działamy bez jakichkolwiek uprzedzeń.” Wykrywane nowe choroby pozwalają pozbawić pacjentów, u których rozpoznawano choroby psychiczne, ponieważ nie wiedziano, lub nie umiano wykryć chorób somatycznych. Jest to swojego rodzaju plaga diagnostyczne, jak coś nie może być rozpoznane w szybkiej i standardowej diagnostyce, często trafia do “szufladki” choroba psychiczna. Osobiście zawsze mówię pacjentom, że moim zadaniem jest wnikliwe szukanie choroby somatycznej, choroba psychiczna u mnie jest możliwa tylko z wykluczenia i po badaniu psychiatry. We własnej praktyce widziałem chorych wypisanych z oddziałów psychiatrycznych, u których potem rozpoznałem np. nadczynność tarczycy z pobudzeniem psycho- ruchowym.
Dla mnie ze względów dydaktyczno- zawodowych istotne jest jak udało się ustalić rozpoznanie, jakich narzędzi użyto oraz jakie problemy napotkano podczas diagnozowania pacjentów.
Prawidłowe leczenia pacjenta wymaga przede wszystkim dobrego rozpoznania. Lekarz podobnie jak policjant ma efekt zbrodni (chorobę), szuka przestępcy (bakterii, wirusów, toksyn, genów). Posługuje się poszlakami (dolegliwości i objawy), stawia diagnozę roboczą, którą należy potwierdzić (lub wykluczyć) wynikami badań dodatkowych. Do diagnozy roboczej nie można się przywiązywać. Jest to rozpoznanie dynamicznie się zmieniające! Nie można do niej się przywiązywać i jej stawiać (jak to się często robi w trybie tzw. 5-cio minutowej diagnozy, “strassen diagnose” – opierając się tylko na własnym dotychczasowym doświadczeniu). Nie można jej traktować ambicjonalnie. Jak to ładnie określa niemieckie przysłowie, które zacytował Profesor w swojej książce ;”Pycha przed upadkiem chodzi”. Problem diagnostyczny sprowadza się między innymi do tego, że dysponujemy często różna ilością danych (za mało, za dużo, zbyt skomplikowane), sami wybieramy te dane, które będziemy analizować pod katem diagnozy. Może to spowodować, że pójdziemy złym tropem diagnostycznym (odrzucimy pozornie nieistotne dane, które w przyszłości nowe metody diagnostyczne uważać będą za kluczowe, lub nadamy rangę mało istotnym rzeczom). Dlatego profesor zaleca, jeśli jakieś objawy nie pasują do podejrzewanych rozpoznać, nie uwzględniać ich, ale wyraźnie to zaznaczyć w dokumentacji, bo może w przyszłości, jeśli rozpoznanie będzie chybione , będzie to istotny szczegół do ponownego rozpoznania wstępnego!!
Profesor dzieli też lekarzy pod względem pewności stawianych rozpoznań na cztery kategorie: I -uzasadniona niepewność (zwykle zaraz po studiach), II nieuzasadniona pewność, III uzasadniona pewność, IV- nieuzasadniona niepewność. “Do kategorii trzeciej i czwartej należą lekarze. którzy w oparciu o swoją wiedzę oraz doświadczenie mogą postawić pacjentowi pewną diagnozę, mimo, że nie uważają się za wszechwiedzących. Koniecznie przestrzegam cie natomiast przed lekarzami należącymi do kategorii II, którzy czerpią swoja pewność przede wszystkim z tego, iż wiedzą o zaledwie jednym znaczeniu danego objawu, generalnie uważają się za osoby nieomylne, a sprzeczne objawy albo ich znaczenia nie wywołują na nich żadnego wrażenia. “
Profesor wielokrotnie analizuje, kto jest dobrym lekarzem. Porównuje aroganckiego i skutecznego Dr House, z lubianymi przez pacjentów miłymi doktorami (takimi jak w serialach telewizyjnych), którzy jednak nie przykładają się do rozwiązania problemu pacjenta, lub nie mają odpowiedniej wiedzy (pacjent umiera a lekarz nie wie dlaczego). (str 20) “Dobry lekarz to taki, który szuka tak długo, dopóki nie znajdzie prawidłowej diagnozy, ponieważ tylko dzięki niej może poddać następnie pacjenta prawidłowej terapii. Przy czym dobry lekarz musi działać równocześnie z pewnym wyczuciem, gdyż nadmiernie inwazyjne metody diagnostyczne mogą stać się dla chorego zagrożeniem – zarówno fizycznym jak i psychicznym. Z tego względu niekiedy nie uda się uniknąć rozwiązania polegającego na leczeniu>>ex juvantibus<<- czyli jedynie na podstawie podejrzenia, które zostaje następnie potwierdzone bądź podważone otrzymanymi wynikami zastosowanej terapii. Natomiast takie podejście nie powinno być dla lekarzy regułą….Tymczasem dobry lekarz wie, iż:przed samym leczeniem dobry Bóg ustanowił najpierw diagnozę. A co najważniejsze: dla lekarza najważniejszy zawsze powinien być pacjent“
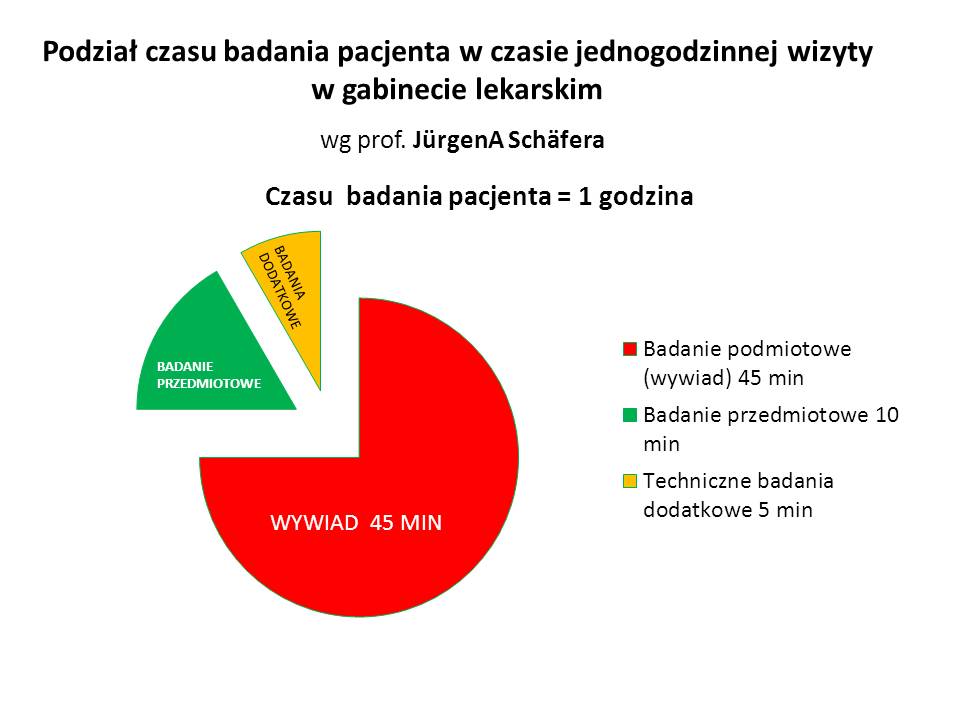
Pamiętajmy, aby stawiać rozpoznania rozważnie, po głębokiej analizie i na podstawie dowodów, ponieważ decyduje to nie tylko o zdrowiu i życiu pacjenta, ale także jego bliskich osób. Prawidłowe badanie pacjenta wg Profesora to 45 minut zbierania wywiadu, 10 minut na badanie przedmiotowe i 5 minut na techniczne badania dodatkowe w gabinecie.
Podobnie jak policjant i prokurator, jeśli poprowadzą śledztwo w niewłaściwym kierunku, zlekceważą poszlaki, uznają jakiś świadków za niewiarygodnych i wyciągną złe wnioski- wsadzą do więzienia niewinnego człowieka na długie lata.(jak to się okazało ostatnio w Polsce).
Problemy diagnostyczne: pacjenci ukrywają prawdę przed lekarzem (np. o przyjmowanych lekach), lekarze uznają diagnozy postawione w klinikach “za święte” i ich nie podważają, mimo braku poprawy leczenia, rodzina utrudnia proces diagnostyczny, trudno znaleźć związek przyczynowo – skutkowy niektórych zatruć (porfiria wywołana a kąpiel w wannie pokrytej farbą ołowiową), zatrucie kobaltem po wymianie pokruszonej porcelanowej protezy stawu biodrowego na metalową (resztki porcelany zdrapały kobalt z protezy (głuchota, ślepota, ciężka kardiomiopatia i niewydolność krążenia – potrzebne specjalistyczne laboratorium toksykologiczne). Zbyt precyzyjne rozumienie pytań lekarza przez pacjenta- (Pytanie lekarza: Czy żona zauważyła pański bezdech senny? odpowiedź Nie. Potem okazuje się że z powodu chrapania małżonkowie mają oddzielne sypialnie, więc nie mogła tego zauważyć). Źle postawione pytanie o dolegliwości. Czy ma pan w domu zwierzęta? Odpowiedź – Nie. Pytanie powinno brzmieć, czy ma pan kontakt ze zwierzętami – moi pacjenci odpowiadali – pies jest na podwórku, w książce – chory na lamblie pies był u kochanki.
Ocena prawdopodobieństwa schorzenia na podstawie częstości jego występowania w populacji. “Konie spotyka się często. Zebry – to rzadkość.” (str 169) “Myli się natomiast ten, kto słysząc tętent kopyt, wnioskuje, ze biegnącym zwierzęciem jest pies lub kot.Równie błędna diagnoza dotyczyłaby miałczącej lub szczekającej zebry.”
Jakie są ważne porady dla pacjenta w książce?
“Ważne wskazówki zakończenie” str. 289:
- Spisz na kartce nazwy wszystkich leków, które aktualnie przyjmujesz, włącznie z witaminami oraz preparatami roślinnymi
- Wszystkie posiadane przez ciebie wyniki badań oraz orzeczenia lekarskie zbierz w jednej teczce albo segregatorze i przedstaw je lekarzowi do wglądu
- Zapisz wszelkie pytania, jakie chciałbyś zadać lekarzowi podczas wizyty, co sprawi, że o niczym nie zapomnisz i nie będziesz się z tego powodu złościł.
- Czasami na wizytę u lekarza warto wybrać się z jakimś krewnym albo przyjacielem
- Weź ze sobą wszelkie dokumenty medyczne (książeczki szczepień, zdjęcia rentgenowskie i tym podobne)
- Podczas rozmowy z lekarzem przejdź od razu do rzeczy, opowiedz dokładnie lekarzowi, na czym polega problem. Wszelkie dygresje to czysta strata czasu, która nie pomaga nikomu.
- Swoje dolegliwości opisz w możliwie dokładny sposób. Siłę bólu przy pomocy skali od 0 do 10, wskaż też okoliczności jego występowania.
- Jeżeli czegoś nie rozumiesz, powiedz o tym. Przecież chodzi tutaj o twoje zdrowie!”
