Inspiracją wpisu jest świetna książka ucząca nie tylko jak diagnozować, ale tłumaczy lekarzowi dlaczego tak go uczono MYŚLEĆ pana prof. Piotra Zaborowskiego (także absolwenta WAM) – Filozofia postępowania lekarskiego. Państwowy Zakład Wydawnictw Lekarskich. Warszawa 1990.. Także miała na niego wpływ własna praktyka zawodowa – w tym diagnostyka trudnych przypadków. Jeśli rozumiemy jak myślimy, zawsze możemy przeanalizować, czy w tym procesie nie popełniamy błędów – tak powstaje rozwój medycyny i innych nauk. Nie wykonujemy czegoś „bo TAK!”, ale wiemy, gdzie zmienić to „tak” na inne “nowe TAK” 🙂
Celem tego bloga, nie jest tylko pokazać kulisy pracy lekarza nad „trudnymi przypadkami diagnostycznymi”, ale także zilustrować jak wygląda proces myślowy doktora. Może uda się dzięki tej pracy go ulepszyć, zobaczyć, gdzie najczęściej popełnia się błędy, jak ich unikać, ale także znaleźć nowe sposoby i narzędzia podnoszące szybkość i skuteczność stawiania diagnozy choroby u pacjentów. Przyszłością z pewnością będą samo uczące się komputery. Ale od kogo one się na początku nie nauczą myślenia jak nie od ludzi. Jednak tworzenie diagnostycznych programów komputerowych wychodzi także z pewnych założeń – nie zawsze słusznych. Może dzięki takiej analizie uda się je ulepszyć.
Medycyna uczy pokory. Nie ma nieomylnych ludzi. Nawet najlepszym umierają pacjenci (bo „pewna jest tylko śmierć i podatki”). Nasze „świetne” rozpoznania często podważa życie. Trzeba umieć uczyć się na błędach. Dla lekarza i pacjenta jest lepiej korzystać z doświadczeń innych. Jeśli jednak one zdarzą się lekarzowi, to powinien przeanalizować, co zrobił źle i nigdy takiego błędu nie popełnić w przyszłości. „Życie ludzi jest za krótkie, by uczyć się na własnych błędach. Ucz się na cudzych błędach i korzystaj z doświadczeń innych. Życie będzie dłuższe” (P. Zaborowski”).
Tym różni się lekarz z długoletnią praktyką zawodową ( i niestety nauką także na własnych błędach) od młodego lekarza, który po przeczytaniu kilku książek i pism naukowych myśli, że wie wszystko. Dobry lekarz, to nie ten, co wszystkim mówi, że wie wszystko, tylko taki, który zdaje sobie sprawę jak wiele może nie wiedzieć i, że nie jest nieomylny. Młody lekarz często stawia wstępną hipotezę diagnostyczną i zachwycony swoją mądrością stara się ją udowodnić (lekceważąc przesłanki negatywne). Doświadczony lekarz – także stawia taką hipotezę, ale nauczony, że nie raz nie miał racji – stara się znaleźć argumenty przeciwko swojej teorii i dopiero jak ich nie znajdzie, lub przeważają argumenty ZA – podtrzymuje rozpoznanie, a jeśli logika mówi, że nie ma racji – stawia nową hipotezę i powtarza proces (oczywiści tylko w chorobach, które mogą mieć istotne znaczenie dla zdrowia i życia pacjenta).
Tak między innymi postępowałem podczas diagnozy filariozy u kilku pacjentów , którzy byli na wycieczce w Afryce. Złe samopoczucie, u jednego obrzęk nogi z zaczerwienieniem. W mikroskopie widoczne zmiany odpowiadające filariom. Potwierdza to kilku specjalistów chorób tropikalnych . Jest diagnoza. Jestem świetny! Jest telewizja (ja w cieniu – z wątpliwościami!). ALE! Pojawia się pytanie? – czy są to pewne dowody? Wkraczam na ścieżkę zaprzeczania: – badania w Instytucie chorób tropikalnych w Hanowerze, w Indiach, zdjęcia cyforowe z mikroskopu do konsultacji we Włoszech- zdania rozbieżne. Jak to potwierdzić – może testy immunologiczne – w Polsce wówczas niedostępne. Badania wykonane za granicą – u niektórych chorych potwierdziły rozpoznanie, u innych NIE (a zmiany w mikroskopie nadal obecne). Trzeba mieć pokorę i zawsze szukać twardych dowodów. Do rozważenia doszła „nasza” toksokaroza – filariopodobna!!
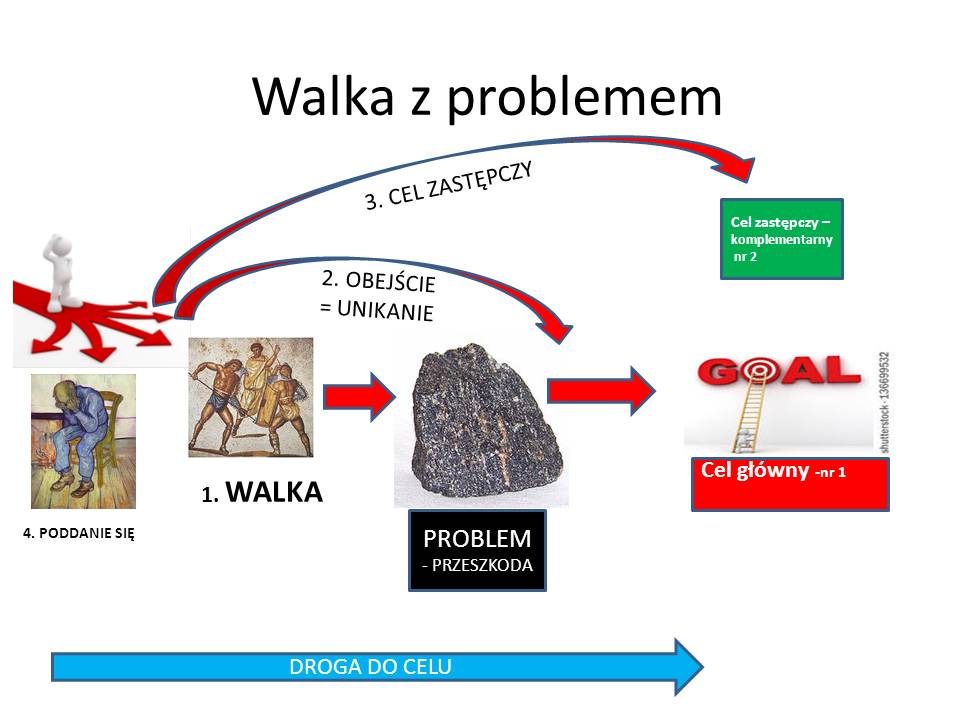
Jestem zdania, że czasem lekarz, zbyt pewny siebie i zachwycony swoją inteligencją, może być niebezpieczny dla pacjenta. Może wówczas nadszedł czas na zasięgnięcie dodatkowej porady u innego doktora zanim będzie za późno. Lekarz jest dla pacjenta. Nie jest nie aktorem do podziwiania na scenie szpitala. Powinien czasem schować swoją dumę, uznać, że się może się mylić i zrobić wszystko by wyleczyć chorego, lub maksymalnie wydłużyć mu życie w pełnym komforcie psychicznym i fizycznym. Nie mylą się tylko ci co nic nie robią. Mówi się, że definicją szaleństwa jest „powtarzanie w kółko tych samych czynności, spodziewając się odmiennych rezultatów.” Jeśli wpadniesz w dół, to nie kop głębiej, tylko się z niego wydostań”.
Życie (choćby ostatnio) przynosi takie niespodzianki, o których nikt by nie pomyślał (lub uznałby je za niemożliwe). Medycyna nie szanuje autorytetów. Nie ma ludzi nieomylnych. Nawet profesor, lub wielki specjalista może popełniać błędy, w tym nawet błędy w sztuce. Mówi się, że „Słońce opromienia sukcesy lekarza, a ziemia przykrywa błędy”. Z własnych obserwacji widzę, że zawsze mądrzejszy jest lekarz, który bada pacjenta -tzw. trudny przypadek– jako drugi. Niektórzy potrafią nawet powiedzieć – przecież to oczywiste -(stosując metodę tzw. „fachowców” – „kto to tak spartaczył”). Lekarze ci są jednak mądrzejsi o wiedzę i badania wykonane przez poprzedników. Wiedzą co już nie zadziałało, jakie leki są nieskuteczne. Jeśli są inteligentni, to poszukają innych rozwiązań, jeśli są takim „fachowcem” – powtórzą te same błędy i będą „kręcić się wokół własnego ogona” – nie posuwając diagnostyki do przód. Często cytowano Edisona podziwiając jego wytrwałość badawczą. Żarówkę wynalazł dopiero podobno po około 11000 nieudanych próbach. W czasie pracy po wykonanych 5000 próbach, zapytany dlaczego się nie poddaje, twierdził, ze nie popełnił 5000 błędów, tylko wykluczył 5000 sposobów, które nie działają, zanim znalazł ten właściwy.
Dlaczego mówi się, że medycyna to sztuka a nie rzemiosło? Potrzebna jest tu wiedza i kreatywne myślenia oraz umiejętności analityczne. Nie wystarczy nauczyć się czynności manualnych i pilnować „check list”.
Dlaczego to wszystko takie trudne?
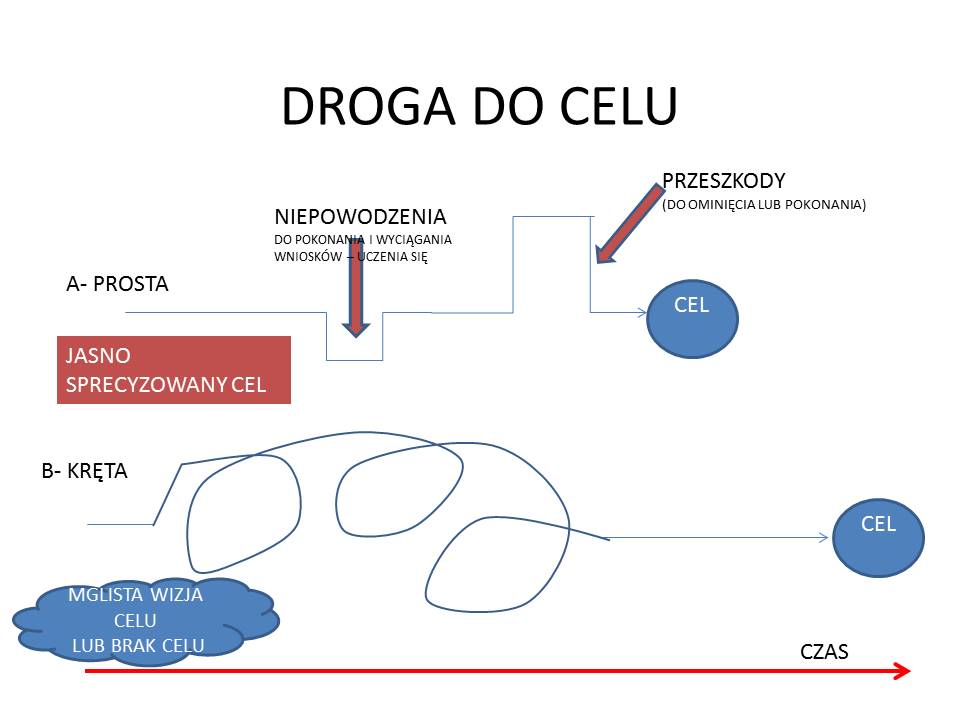
Istnieje kilkadziesiąt tysięcy rodzajów chorób. Jeden pacjent może mieć równocześnie kilka chorób na raz. Czynników etiologicznych mogą być miliony w różnych kombinacjach. Mogą się one pojawiać w różnym czasie, nasileniu i różnych kombinacjach ze sobą (Lekarza „Nie wchodzi się dwa razy do tej samej rzeki” – pacjent i choroby są bardzo złożone i dynamiczne). Oczywiście choroby pojawiają się w danej populacji z różnym prawdopodobieństwem, ale turystyka, w tym podróże międzykontynentalne, mogą łamać zasady statyki medyczne i każą uwzględniać nawet choroby rzadkie w danym kraju. Także sposób myślenia lekarza i wiarygodność testów diagnostycznych wpływa na wiarygodność decyzji diagnostycznych. Ponieważ niektóre choroby leczą się same, nie zawsze możemy ocenić, czy nasze rozpoznanie i idące za nim leczeni jest słuszne (Bywa, że „Pacjenci zdrowieją MIMO leczenia!”).
Złożoność środowiska pracy lekarza z góry pokazuje, że na chwile obecną (może komputery to umożliwią w przyszłości) jeden człowiek nie jest w stanie przeanalizować wszystkie możliwości i kombinacje rozpoznań. Lekarz często działa w środowisku niepewności a jego decyzje oparte na jak jeszcze małej wiedzy człowieka w stosunku do złożoności wszechświata są niestety intuicyjne i związane z jego dotychczasowym doświadczeniem. Mówienie o błędach medycznych odnosi się do innego postępowania, niż dają to wytyczne utworzone zgodnie z obowiązującą wiedzą. Jednak historia medycyny pokazuje, że nie zawsze to co uważamy za słuszne dzisiaj, jest rzeczywiście najlepsze i właściwe. Omylność człowieka jest wszędzie. Nie tylko w medycynie. Dla prawników czytających ten blog pod katem „haków” procesowych mnożących się w ostatnich czasach przeciwko lekarzom przypominam, że także w więzieniach siedzi wielu niewinnych ludzi, a na śmierć nie zawsze skazywano mordercę.